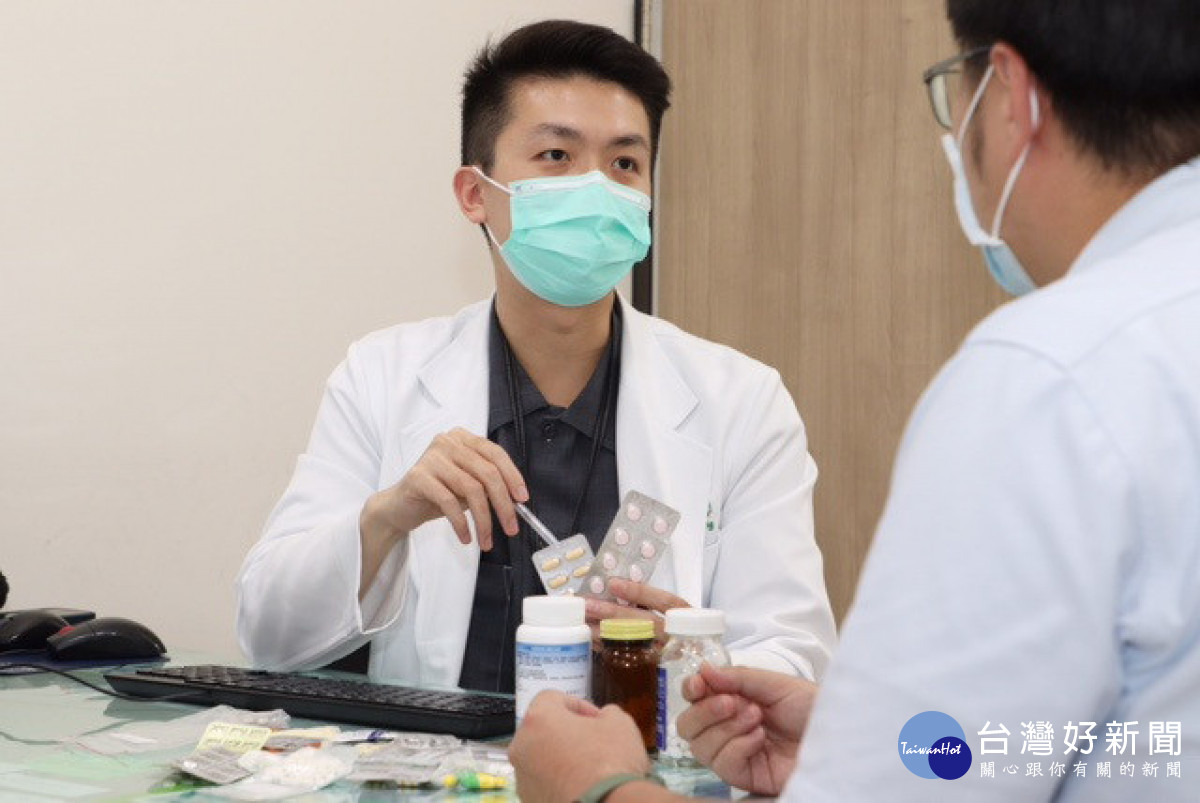
50歲陳先生因喉嚨痛、全身倦怠和畏寒至住處附近診所就診,
後來到仁愛長庚合作聯盟醫院皮膚科門診求診,洪翊騰醫師調閱近一
洪翊騰醫師表示,
洪翊騰醫師說,藥物過敏反應臨床表現多樣,
洪翊騰醫師指出,常見過敏藥物包含抗生素、磺胺藥、
仁愛長庚合作聯盟醫院暨長庚皮膚科擁有國內首屈一指的藥物過敏團

50歲陳先生因喉嚨痛、全身倦怠和畏寒至住處附近診所就診,
後來到仁愛長庚合作聯盟醫院皮膚科門診求診,洪翊騰醫師調閱近一
洪翊騰醫師表示,
洪翊騰醫師說,藥物過敏反應臨床表現多樣,
洪翊騰醫師指出,常見過敏藥物包含抗生素、磺胺藥、
仁愛長庚合作聯盟醫院暨長庚皮膚科擁有國內首屈一指的藥物過敏團

2026-04-23 20:27

2026-04-12 18:55

2026-04-07 10:26

2026-04-06 18:00

2026-04-02 12:43

2026-03-30 10:53
2026-03-23 10:57

2026-03-16 11:01

2026-03-10 15:48
2026-03-10 12:54
2026-04-28 00:42
2026-04-28 07:00
2026-04-27 11:27
2026-04-27 19:43
2026-04-27 11:22
2026-04-28 13:08
2026-04-29 10:57